Installation, désinfection, champage et pose de l’introducteur se font selon la technique déjà décrite pour la voie veineuse centrale (voir Techniques de ponction). Après s’être assuré de la calibration du transducteur et du bon fonctionnement du ballonnet, la voie distale de la Swan-Ganz est reliée au moniteur (échelle 30 à 60 mmHg) ; la voie proximale est rincée puis fermée. Les graduations du cathéter donnent la distance par rapport à l’extrémité et permettent de se repérer dans la progression. Depuis la jugulaire interne droite, on doit atteindre les cavités aux distances suivantes chez un adulte de taille normale (pressions normales) [1]:
- Oreillette droite: 15 - 20 cm (5-8 mmHg)
- Ventricule droit: 30 - 40 cm (15-30 mmHg)
- Artère pulmonaire: 40 - 50 cm (15-30/5-12 mmHg)
- Pression bloquée: 50 - 60 cm (5-12 mmHg)
Les autres points d’introduction étant plus éloignés du coeur, il faut jouter une certaine distance: + 10 cm pour la sous-clavière gauche et la jugulaire interne gauche, + 20 cm les veines antécubitales et + 30-50 cm pour la veine fémorale (Tableau 6.3).

Après l’introduction du cathéter, le ballonnet est gonflé lorsque le capteur affiche une pression de type auriculaire droite, à environ 20 cm. Le cathéter est avancé dans le ventricule droit, repéré par l’apparition de pics de pression systolique (noter la valeur numérique) mais de pression diastolique quasi nulle ; les pentes ascendante et descendante de l’onde de pression sont très raides et ont des angles identiques (courbe carrée). Les ESV sont fréquentes lors du passage intraventriculaire, surtout si le ballonnet est dégonflé ; il est prudent de ne pas s’attarder dans cette position. En continuant la progression, le cathéter pénètre dans l’artère pulmonaire (AP) : il apparaît une pression diastolique, à une valeur voisine de la moitié de la systolique; on voit un dicrotisme artériel, une pente ascendante moins raide que dans le VD, et une pente descendante plus arrondie (courbe triangulaire). On repère la distance à laquelle la valve pulmonaire a été franchie. Comme il traverse le VD, le cathéter pulmonaire reçoit une secousse à chaque systole ; ce mouvement se traduit par un aspect bifide du pic de pression systolique pulmonaire. Il peut arriver que survienne un tracé de pression auriculaire immédiatement après le passage en VD: il s’agit le plus souvent d’un retournement du cathéter qui fait une boucle dans le VD et revient sur lui-même en OD. Il peut aussi arriver que la pression ventriculaire n'apparaisse jamais, bien que la courbe de pression soit largement oscillante; il s'agit le plus souvent d'un passage dans le sinus coronaire ou dans une veine sus-hépatique. En continuant la progression depuis l’AP, on doit trouver une courbe de pression auriculaire après 5 à 10 cm: c’est la pression artérielle pulmonaire d'occlusion ou PAPO, qui représente le régime de pression de l’OG. On retrouve le tracé original de l’AP en dégonflant le ballonnet (Figure 6.20).
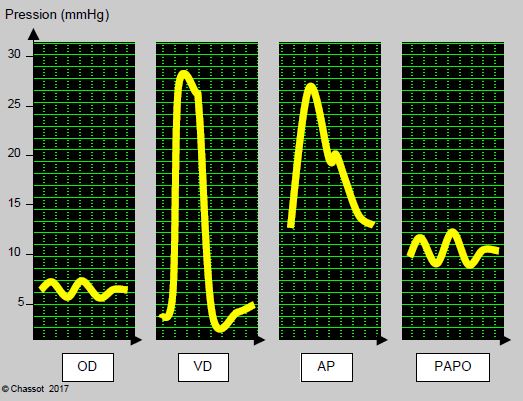
Figure 6.20 : Aspect de la courbe de pression lors de la progression d'un cathéter de Swan-Ganz. OD: courbe auriculaire droite. VD: courbe ventriculaire droite, d'allure "carrée": la phase d'augmentation et la phase de diminution de la pression sont quasi-verticales, la phase diastolique est voisine de zéro mais débute par une cupule de pression négative puis un tracé oblique ascendant. AP: le franchissement de la valve pulmonaire se reconnaît à l'apparition d'une pression diastolique voisine de la moitié de la valeur systolique; la forme de la courbe est "triangulaire": après une phase ascensionnelle moins verticale que celle du VD, la diminution de la pression est oblique. La phase diastolique est oblique descendante. PAPO: la pression artérielle pulmonaire bloquée est de type auriculaire (onde a et v), de valeur supérieure à la pression de l'OD.
La PAPO normale se définit comme une pression inférieure à la pression artérielle diastolique en phase télé-expiratoire, avec des ondes "a" et "v" typiques d’une oreillette. Si l’on observe leur synchronisation avec la pression systémique et l’ECG, l’onde "a" survient avant le pic de la pression artérielle, entre le P et le S de l’ECG, et l’onde "v" au dicrotisme artériel, à la fin de l’onde T. Cette synchronisation est le meilleur repère pour distinguer la PAPO de la pression artérielle pulmonaire en cas d’hypertension postcapillaire (Figure 6.21) [2].
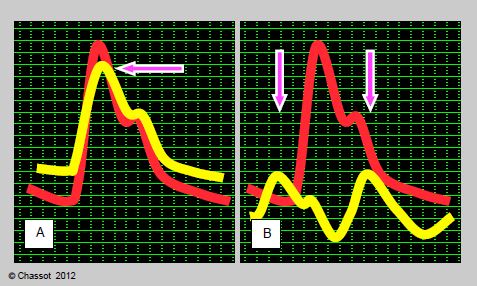
Figure 6.21 : La différentiation entre la courbe d'artère pulmonaire (AP) et celle de la pression bloquée (PAPO) peut parfois être difficile, notamment lorsque l'onde "v" est très importante (insuffisance mitrale massive, par exemple). En superposant la courbe de la Swan-Ganz (jaune) à celle du cathéter artériel systémique (rouge), la différence devient plus évidente: alors que le pic de pression d'AP est synchrone avec celui de l'artrère systémique, l'onde "a" survient avant celle de la pression artérielle, et l'onde "v" a lieu au moment du dicrotisme artériel. A: superposition de la courbe artérielle systémique et de celle de l'AP. B: superposition de la courbe artérielle systémique et de celle de la PAPO. Les échelles de pression vont de 0 à 120 mmHg pour l'artère systémique et de 0 à 30 mmHg pour la Swan-Ganz.
La meilleure estimation de la pression télédiastolique du VG est le pic de pression de l’onde "a" de PAPO. Par rapport à l’ECG, on remarque un délai de 150-200 msec entre les évènements électriques et les enregistrements de la PAPO à cause du temps nécessaire à la transmission rétrograde de l’onde de pression à travers les veines pulmonaires [3]. Sur la radio du thorax, l’extrémité du cathéter ne doit pas se situer à plus de 3-5 cm de la ligne médiane.
Le ballonnet ne doit en aucun cas rester gonflé. On doit toujours observer une courbe d’AP franche avant d’y injecter du volume, car le cathéter peut migrer distalement, notamment lorsque le cœur est manipulé par le chirurgien et que les poumons ne sont plus ventilés pendant la CEC. La quantité d’air injecté (max 1.5 mL) doit être juste suffisante pour obtenir une courbe de PAPO. Toute surinflation est dangereuse. Avant la CEC, il est prudent de retirer le cathéter de quelques centimètres pour que son extrémité soit dans une branche de l’AP.
Si l’AP n’a pas été atteinte après 60 cm, le cathéter s’est très probablement enroulé dans une cavité cardiaque. Cette situation est source d’arythmies et peut conduire à la formation de noeuds : au cours des battements ventriculaires, la Swan-Ganz s’enroule à l’intérieur d’une boucle. Lorsqu’on veut retirer le cathéter, celui-ci souque. On est en général contraint à des manoeuvres invasives pour l’extraire. L’incidence d’enroulement diminue si l’on avance à ballonnet gonflé, mais il ne faut jamais retirer le cathéter sans le dégonfler. Très souvent, le passage du cathéter de l’OD jusqu’en AP est facilité par une propulsion manuelle rapide accompagnée de petits mouvements de rotation du cathéter sur lui-même. Lorsque le cathéter s’enroule sans franchir la valve, l’ETO peut être une aide précieuse pour diriger la manoeuvre, particulièrement dans la vue admission-chasse du VD (60°).
| Mise en place du cathéter artériel pulmonaire |
|
La progression du CAP est contrôlée par la surveillance de la pression distale.
- OD (15-20 cm) : PVC, ondes a et v (env 8 mmHg) ;
- VD (30-35 cm) : courbe rectangulaire, pente verticale, Psyst = 25-50 mmHg, Pdiast = 0 ;
- AP (40-45 cm) : courbe triangulaire, pente plus faible, PAPsyst = 25-50 mmHg,
PAPdiast = 10-30 mmHg ;
- PAPO (45-60 cm) : ondes a et v (10-15 mmHg).
En superposition avec la courbe artérielle systémique :
- PAPsyst synchrone avec le pic de PAsyst ;
- Onde a : précède la courbe de pression artérielle systémique ;
- Onde v : synchrone avec le dicrotisme de la courbe de pression artérielle systémique.
Le ballonnet doit toujours être gonflé lors de l'avancement du cathéter et dégonflé lors de son retrait. En-dehors des mesures, il doit rester dégonflé.
|
© CHASSOT PG Août 2010, dernière mise à jour Août 2017
Références
- GIDWANI UK, GOEL S. The pulmonary artery catheter in 2015. The swan and the phoenix. Cardiol Rev 2016; 24:1-13
- TUMAN KJ. Pitfalls in Interpretation of Pulmonary Artery Catheter Data. J Cardiothorac Vasc Anesth 1989; 3:625-41
- WHITENER S, KONOSKE R, MARK JB. Pulmonary artery catheter. Best Practice Res Clin Anaesthesiol 2014; 28:323-35
