Les signes échocardiographiques ne sont pas en eux-mêmes une indication au drainage péricardique, car leur valeur prédictive négative est élevée (> 90%), mais leur valeur prédictive positive est modérée (70%) [7,9,10]. D’autre part, tout épanchement péricardique ne tamponne pas. L’indication opératoire est déterminnée par l’état hémodynamique, par la rapidité d’installation et par le contexte étiologique (Figure 16.21).
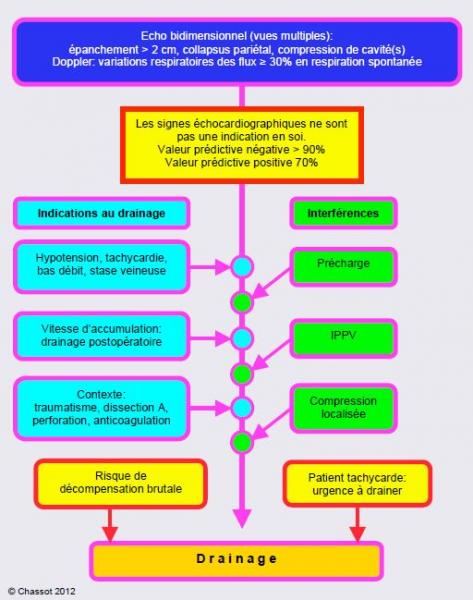
Figure 16.21 : Schéma de l’indication au drainage péricardique en cas de tamponnade (voir texte). Les indications sont d’abord cliniques ; elles sont dominées prioritairement par la présence de tachycardie persistante. Une accumulation liquidienne rapide et un contexte à haut risque poussent à intervenir plus agressivement. Plusieurs phénomènes interfèrent avec le diagnostic : le niveau de la précharge (l’hypovolémie aggrave la situation), la ventilation en pression positive (l’IPPV atténue le pouls paradoxal), la localisation de la compression (thrombus), ou la présence d’un épanchement circonférentiel.
La tamponnade est une définition avant tout clinique. C’est un état de choc cardiogène restrictif, caractérisé par :
- Tachycardie ;
- Hypotension artérielle ;
- Elévation des pressions de remplissage ;
- Dyspnée.
En présence d’une tachycardie et d’une image échocardiographique de compression, l’indication est posée, quelles que soient les valeurs des pressions de remplissage (PVC ou PAPO). La tachycardie persistante signe l’effondrement du volume systolique, raison pour laquelle elle est l’élément-clef de l’indication au drainage. Celui-ci peut s’effectuer par péricardiocentèse à l’aiguille sous contrôle échocardiographique lorsque l’épanchement est clairement liquidien, circonférentiel et non cloisonné [2,3] ; l’introduction d’un cathéter permet un drainage continu qui évite d’extraire plus de 700-800 mL en une fois (la technique de la péricardiocentèse est décrite dans la référence 3). Les tamponnades hémorragiques, les compressions localisées par un thrombus, les cloisonnements par de la fibrine ou les épanchements purulents nécessitent un drainage chirurgical par une fenêtre sous-xyphoïdienne, une sternotomie ou une thoracotomie, selon les circonstances [10]. La péricardiocentèse perturbe moins l'hémodynamique que le drainage chirurgical, mais souffre d'un taux de récidive plus élevé (24% versus 10%) [8].
Le contexte clinique modifie le risque représenté par l'accumulation liquidienne. Un épanchement minime peut témoigner d'un risque vital qui réclame un drainage urgent dans le cadre d'un infarctus myocardique (risque de rupture pariétale), d’une perforation cardiaque (pace-maker, cathétérisme), d’un traumatisme thoracique, d'une dissection aortique A, d'un hématome aortique intramural de l'aorte ascendante ou d’une anticoagulation systémique [1,10]. Au contraire, la lente accumulation d'un exsudat inflammatoire ou néoplasique permet l'expectative. On peut utiliser un score basé sur la clinique et l’échocardiographie pour épauler la décision de drainer. Ce score attribue 1 à 4 points à chacun des éléments suivants, dont la somme est une indications au drainage si elle est ≥ 6 points [5,10].
|
2 pts (chacun) |
|
2 pts |
|
3 pts |
Dans l’incertitude, il est en général préférable d’opter pour une attitude agressive, car la décompensation peut survenir brutalement lorsque l'expansion diastolique d'une cavité devient soudainement impossible. Sur la partie verticale de la courbe de compliance (voir Figure 16.1), un faible excédent de volume s'accompagne d'une forte augmentation de pression [4]. Ceci explique qu’un tiers des tamponnades s’accompagne d’un état de choc décompensé avant le drainage. Lors de traumatisme thoracique aux urgences comme lors d’épanchement aux soins intensifs, la présence d'une tachycardie et d'une compression péricardique mise en évidence à l'échocardiographie ou au scanner sont une indication à explorer immédiatement en salle d'opération. En cas de réanimation, le massage cardiaque externe est particulièrement inefficace lors de tamponnade: le liquide agit comme un amortisseur et le remplissage diastolique est impossible; seule fonctionne la pompe thoracique [6].
| Tamponnade : indication au drainage |
|
Signes cliniques :
- Tachycardie persistante
- Hypotension artérielle
- Elévation des pressions de remplissage
- Dyspnée
Signes échocardiographiques de compression
L’hypovolémie accentue les effets de la tamponnade
L'insuffisance congestive et l’hypertrophie ventriculaire retardent les manifestations de la tamponnade
La tachycardie accompagnée de signes de compression est une indication au drainage en urgence
|
© CHASSOT PG, Décembre 2007, Dernière mise à jour, Décembre 2019
Références
- CANIVET JL. Aspects trompeurs des tamponnades: principales causes d'erreur dans l'établissement du diagnostic clinique et échocardiographique. Arch Mal Coeur Vaiss 2003; 96:988-94
- CHANDRARATNA PAN, MOHAR DS, SIDAROUS PF. Role of echocardiography in the treatment of cardiac tamponade. Echocardiography 2014; 31:899-910
- FITCH MT, NICKS BA, PARIYADATH M, et al. Emergency pericardiocentesis. N Engl J Med 2012; 366: e17
- FOWLER NO. Cardiac tamponade: A clinical or an echocardiographic diagnosis ? Circulation 1993; 87:1738-41
- HALPERN DG, ARGULIAN E, BRIASOULIS A, et al. A novel pericardial effusion scoring index to guide decision for drainage. Crit Pathw Cardiol 2012; 11:85-8
- HASHIM R, FRANKEL H, TANDON M, RABINOVICI R. Fluid-resuscitation-induced cardiac tamponade. Trauma 2002; 53:1183-4
- HOIT BD. Pericardial disease and pericardial tamponade. Crit Care Med 2007; 35:S355-64
- HORR SE, MENTIAS A; HOUGHTALING PL; et al. Comparison of outcomes of pericardiocentesis versus surgical pericardial window in patients requiring drainage of pericardial effusion. Am J Cardiol 2017; 120:883-90
- MERCE J, SAGRISTA-SAULEDA J, PERMANYER-MIRALDA G, et al. Correlation between clinical and Doppler echocardiographic findings in patients with moderate and large pericardial effusion: Implications for the diagnosis of cardiac tamponade. Am Heart J 1999; 138:759-64
- RISTIC AD, IMAZIO M, ADLER Y, et al. Triage strategy for urgent management of cardiac tamponade: a position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Disease. Eur Heart J 2014; 35:2279-84
