L'anomalie d'Ebstein est caractérisée par un déplacement apical de l’implantation des feuillets septal et postérieur de la valve tricuspide de plus de 10 mm (> 0.8 cm/m2) à l'intérieur du VD (Figure 15.24 et Figure 15.25) (Vidéo).
Vidéo: Dysfonction et dilatation de la cavité ventriculaire droite partiellement atrialisée dans une maladie d'Ebstein; le feuillet septal de la valve tricuspide est bas-inséré sur le septum; le feuillet antérieur, très long, est normalement inséré mais ne suffit pas à occlure la valve en systole; le feuillet postérieur est atrétique.
Vidéo: Dysfonction et dilatation de la cavité ventriculaire droite partiellement atrialisée dans une maladie d'Ebstein; le feuillet septal de la valve tricuspide est bas-inséré sur le septum; le feuillet antérieur, très long, est normalement inséré mais ne suffit pas à occlure la valve en systole; le feuillet postérieur est atrétique.
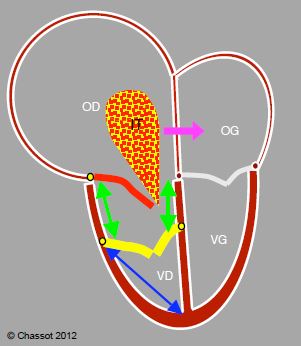
Figure 15.24 : Maladie d’Ebstein. Les feuillets septal et postérieur de la tricuspide (en jaune) sont bas insérés (> 1.5 cm en dessous de l’insertion de la valve mitrale), alors que le feuillet antérieur (en rouge) est en position normale ; la chambre d’admission du VD se retrouve dans l’OD (flèches vertes). L’OD est très dilatée, le VD est restrictif. L’insuffisance tricuspidienne (IT) est en général importante. S’il existe un FOP ou une CIA, le shunt est fréquemment D-G et cyanogène (flèche violette) parce que l’OD est en surpression. Le rapport entre la longueur de l’atrialisation du VD (flèches vertes) et celle de la cavité fonctionnelle du VD (flèche bleue) doit être < 0.5 pour permettre une plastie valvulaire ; celle-ci utilise le feuillet antérieur soit comme seul élément de fermeture de la valve (reconstruction monovalve), soit en combinaison avec un des deux autres feuillets lorsqu’un seul est bas inséré (reconstruction bicuspide).
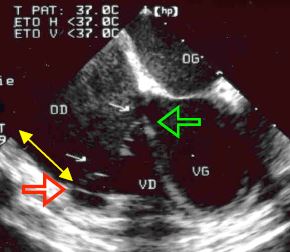
Figure 15.25: Images d'une anomalie d'Ebstein. Les flèches indiquent la basse insertion des feuillets postérieur (rouge) et septal (vert). La double flèche jaune représente la portion du VD qui est atrialisée. Le VD est petit et triangulaire alors que l'OD gigantesque.
Ces deux feuillets présentent une mobilité réduite à cause du raccourcissement et de la fibrose progressive des cordages, alors que le feuillet antérieur reste en général souple, mobile et normalement positionné. La cavité ventriculaire droite est petite; la chambre d'admission du VD se retrouve faire partie de l'oreillette droite; elle est dite "atrialisée". L'OD est très dilatée. Une CIA est présente dans > 50% des cas [7]. Le VD est très restrictif malgré son aspect arrondi ; il est fonctionnellement insuffisant (Vidéo Dysf VD Ebstein). La valve tricuspide peut être insuffisante, sténotique, ou les deux. L’importance de l’insuffisance tricuspidienne est facilement sous-estimée à cause de l’immensité de l’OD et de la basse vélocité du flux lié à la grande taille de l’orifice de régurgitation et/ou à la dysfonction droite, elle-même souvent sous-estimée à cause du remodelage ventriculaire (Vidéo et Figure 15.26).
Vidéo: Insuffisance tricuspidienne massive dans une maladie d'Ebstein (vue admission-chasse du VD 60° centrée sur la valve tricuspide).
Vidéo: Insuffisance tricuspidienne massive dans une maladie d'Ebstein (vue admission-chasse du VD 60° centrée sur la valve tricuspide).
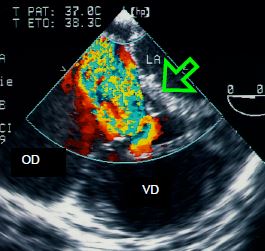
Figure 15.26: Vue échocardiographique transoesophagienne d'une insuffisance tricuspidienne massive dans un cas d’anomalie d'Ebstein. La flèche verte indique la basse insertion du feuillet septal.
Des faisceaux de conduction accessoires sont fréquents et engendrent une arythmie de Wolff-Parkinson-White. Il n'y a que peu de corrélation entre la morphologie à l'échocardiographie et le retentissement fonctionnel de la maladie [2].
L'auscultation est caractérisée par un dédoublement large du premier bruit au bord inférieur gauche du sternum et par un souffle précoce d'insuffisance tricuspidienne. La maladie se manifeste cliniquement par une limitation du débit ventriculaire droit: stase systémique, hépatomégalie et insuffisance congestive droite. Une cyanose apparaît lorsqu’une CIA ou un FOP sont associés (shunt D-G). Les symptômes surgissent souvent à la fin de l’adolescence ; sans traitement, 80% des patients décèdent avant 30 ans [1]. Dans 25-30% des cas, les malades présentent des arythmies graves sous forme de blocs AV et de WPW, qui peuvent être la première manifestation de la maladie [5]. Le pronostic est lié au status fonctionnel, à l’importance de la défaillance droite, à la gravité des arythmies et, le cas échéant, à la cyanose.
La taille de la portion trabéculée du VD détermine le type de correction chirurgicale possible. Si le VD est satisfaisant, l’opération consiste en une atrioplastie de réduction et en une plastie de la valve tricuspide avec transformation en une monovalve dont l’occlusion n’est assurée que par le feuillet antérieur, ou en une bicuspidie lorsqu’un seul feuillet est bas-implanté. Ceci n’est possible que si le feuillet antérieur est assez grand et assez mobile et si la cavité fonctionnelle du VD est au moins le tiers de sa cavité totale. Cette plastie transforme le tissu valvulaire en une forme de cône (cone procedure) [4]. Un remplacement de la valve ne peut pas toujours être évité. Si elle est présente, la CIA est fermée par un patch. Si le VD est hypoplasique, dilaté ou défaillant, une anasotomose cavopulmonaire supplémentaire (implantation de la VCS dans l'AP droite, ou shunt de Glenn) est parfois nécessaire pour assurer un débit pulmonaire satisfaisant, pour autant que la pression télédiastolique du VG soit normale [1,6]. En cas de flutter ou de FA réfractaires, l'intervention est complétée par une opération de maze (voir Chapitre 20, Ablation chirurgicale de la FA) [3].
Anesthésie
L'anesthésie est gérée en fonction de deux données essentielles: la limitation de volume du VD (insuffisance droite restrictive) et les arythmies. L’éjection du VD est facilitée par une vasodilatation pulmonaire (voir Tableau 15.6) et une faible pression endothoracique (IPPV à basse pression). La pose d'une voie centrale peut déclencher des arythmies très dangereuses parce qu'une partie de la paroi auriculaire droite est de la paroi ventriculaire. Après correction chirurgicale, le flux tricuspidien ne doit pas être limitatif; le gradient moyen à travers la valve ne doit pas dépasser 5 mmHg; une fuite résiduelle ≤ 2/4 est acceptable. La dysfonction droite est fréquente et mal tolérée ; elle peut nécessiter une ECMO. Les blocs AV complets ne sont pas rares après plastie tricuspidienne et sont gérés par un pace-maker permanent [3].
| Anomalie d’Ebstein |
|
Implantation apicale des feuillets postérieur et septal de la tricuspide avec rétrécissement de la cavité du VD, atrialisation de sa chambre d’admission, dilatation de l’OD et insuffisance tricuspidienne
Hémodynamique : insuffisance ventriculaire droite (VD restrictif), arythmies réfractaires
Anesthésie : abaisser la postcharge du VD (vasodilatation pulmonaire, IPPV à basse pression), soutien inotrope du VD, éventuellement ECMO
|
© BETTEX D, CHASSOT PG, Janvier 2008, dernière mise à jour Décembre 2019
Références
- BAUMGARTNER H, BONHOEFFER P, DE GROOT NMS, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31:2915-57
- BENSON LN, CHILD JS, SCHWAIGER M, et al. Left ventricular geometry and function in adults with Ebstein's anomaly of the tricuspid valve. Circulation 1987; 75:353-9
- BHATT AB, FOSTER E, KUEHL K, et al. Congenital hesart disease in older adult. A Scientific Statement from the American Heart Association. Circulation 2015; 131:1884-931
- DEARANI JA, SAID SM, O'LEARY PW, et al. Anatomic repair of Ebstein's malformation: lessons learned with cone reconstruction. Ann Thorac Surg 2013; 95:220-6
- PERLOFF JK, WARNES CA: Challenges posed by adults with repaired congenital heart disease. Circulation 2001; 103:2637-43
- STOUT KK, DANIELS CJ, VALENTE AM, et al. 2018 AHA/ACC Guideline for the management of adults with congenital heart disease. J Am Coll Cardiol 2019; 73:e81-192
- WARNES CA, WILLIAMS RG, BASHORE TM, et al. ACC/AHA 2008 Guidelines for the management of adults with congenital heart disease: executive summary. Circulation 2008; 118:2395-451
