De nombreux artéfacts liés aux interférences entre les ultrasons (US) et les tissus peuvent induire l’observateur en erreur. Ils peuvent brouiller l'image, créer des structures inexistantes ou en faire disparaître. Il est donc important d'en connaître les principales sources pour éviter de se faire piéger; un faux diagnostic de dissection aortique, alors qu'il s'agit d'une réverbération, peut conduire un malade au bloc opératoire bien qu'il souffre d'un infarctus! Cette situation n'est pas exceptionnelle, puisque 46% des patients avec une pathologie de l'aorte ascendante en présentent aussi une image artéfactuelle [3]. La salle d'opération n'est pas le milieu idéal pour un examen échocardiographique. La lumière ambiante affaiblit le contraste des images à l'écran et oblige à en forcer la brillance. L'utilisation de nombreux appareils électriques interfère avec le fonctionnement de l'échocardiographe; la coagulation induit une apparence de "neige" qui envahit l'écran et rend le Doppler couleur inutilisable [1].
Artéfacts techniques
Ces artéfacts sont constitutifs de la physique des ultrasons et de la technologie des transducteurs ou des sondes (Figure 25.41).
Artéfacts techniques
Ces artéfacts sont constitutifs de la physique des ultrasons et de la technologie des transducteurs ou des sondes (Figure 25.41).
- Air dans l'œsophage. Si le capteur n'est pas bien appliqué contre la paroi antérieure de l'œsophage, il est possible que de l'air s'interpose sur le trajet des ultrasons, ce qui compromet leur transmission et occasionne un brouillage typique. Une légère antéflexion de la sonde permet de reprendre le contact avec la paroi oseophagienne et de faire disparaître ce défaut.
- Bruit acoustique. Les structures proches du transducteur peuvent être invisibles à cause des oscillations de haute amplitude de celui-ci: elles induisent un bruit ultrasonique sous forme de vibrations arciformes (near-field clutter). La baisse du gain suffit en général à les faire disparaître.
- Limites de la résolution. Des objets fins comme le septum membraneux ou des fibres myocardiques deviennent invisibles si elles sont alignées avec le faisceau d'ultrasons et si elles sont plus petites que la distance entre deux lignes de lecture; la structure apparaît alors absente ou la paroi myocardique déshabitée (voir Figure 25.2). Cet effet se rencontre typiquement dans la paroi latérale du VG en vue 4-cavités ou en court-axe transgastrique.
- Cavitation. L’alternance de compression et de raréfaction que représente une onde d’ultrason crée localement des décompressions qui peuvent suffire à diminuer la solubilité des gaz et faire apparaître des microbulles éparses dans le courant sanguin. A ce phénomène s’additionne la présence de micro-embolies gazeuses dues aux perfusions plus froides que le sang, car la solubilité des gaz diminue lorsque la température augmente (Vidéo).
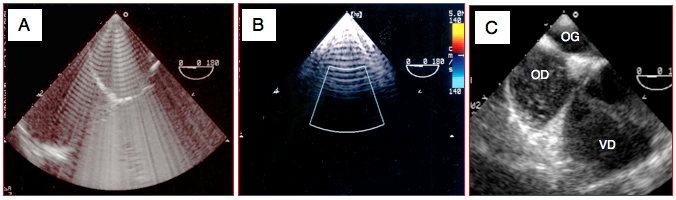
Figure 25.41 : Artéfacts techniques. A: effet de la présence d'air dans l'œsophage bloquant la transmission des ultrasons. B: bruit acoustique au voisinage du transducteur. C: phénomène de cavitation; des microbulles apparaissent dans l'OD lors de perfusion rapide à température ambiante.
Vidéo: exemple de cavitation dans l'OD due à une perfusion accélérée; la différence de température entre un soluté cristalloïde froid et le sang à 37°C fait passer une partie du gaz dissous en phase gazeuse sous forme de microbulles. Le même phénomène apparaît lors du passage d'un endroit à haute pression (rétrécissement) à un endroit à basse pression (élargissement).
Artéfacts liés au Doppler
La technologie Doppler comporte un certain nombre d'artéfacts qui lui sont propres [2].
- Gain mal réglé. Un excès de gain couleur fait apparaître des taches colorées à l'intérieur des tissus et peut même enregistrer le mouvement de la paroi si l'échelle des vélocités est anormalement basse.
- Echelle de couleur. Elle doit impérativement être adaptée à la vitesse du flux exploré et aux mesures envisagées, sans quoi elle conduit à une sous-estimation ou à une surestimation du flux (voir Figure 25.22).
- Aliasing. Lorsqu’un système pulsatile observe un autre système pulsatile de fréquence voisine, l’image observée est correcte pour autant que la fréquence d’observation soit plus de 2 fois celle de l’objet observé. En-deçà de cette limite apparaissent des phénomènes de recouvrement spectral (aliasing) sous forme de renversement de l'échelle couleur ou du flux spectral (voir Figure 25.25).
- Ghosting. Les mouvements des parois myocardiques induisent un effet Doppler de faible intensité et de basse fréquence qui peut devenir visible sous forme d'image couleur phantôme en cas d'hyperdynamisme et de gain élevé.
- Doppler spectral. Un angle trop important entre le faisceau d'ultrason et le flux sanguin ou une intensité d'écho excessive pour les réglages de l'apparail font apparaître une image de flux en miroir de l'autre côté de la ligne de base.
Matériel hyperéchogène
Les principaux artéfacts sont occasionnés par la présence de matériel très échogène (calcifications, matériel prothétique) dans ou à proximité du champ de balayage des faisceaux ultrasonores [2,4,5].
- Ombre. Les calcifications réfléchissent fortement les ultrasons et en bloquent la transmission; elles se présentent comme des zones hyperéchogènes blanches et brillantes, prolongées distalement dans l'axe du faisceau d'US par un cône d'ombre où aucune structure n'apparaît. Il en est de même pour beaucoup de matériel prothétique (Figure 25.42). Lorsqu'elles se situent au niveau de la valve mitrale ou de la valve aortique, ces interférences bloquent toute visibilité des ventricules dans les vues mi-oesophagiennes; seules les vues transgastriques permettent de circonvenir cette situation. Les matériaux synthétiques utilisés dans les prothèses présentent des interférences variables avec les ultrasons.
- Métaux: blocage de la transmission;
- GoreTex™: absorption des US;
- Dacron™, polycarbone: perméabilité relative aux US;
- Teflon™: forte atténuation.
- Réverbération. Un objet très échogène proche du transducteur renvoie un écho si puissant qu’une partie de celui-ci est réverbérée par la surface du transducteur et se trouve renvoyée en direction de l’objet, qui donne un deuxième écho. Comme le temps mis à recevoir ce deuxième écho est le double de celui mis pour recevoir le premier, le processeur l’assimile à un objet situé au double de la distance du premier. Il construit donc une deuxième image de l’objet à une distance double. Ce phénomène est fréquent avec les calcifications de l’aorte ou de l’anneau mitral, et avec des objets comme les canules ou les cathéters (Figure 25.43). Les ultrasons peuvent également faire un aller-retour entre deux réflecteurs intenses comme une calcification et un matériel prothétique, quelle que soit leur profondeur; la machine assimile le deuxième écho à une structure identique située au double de la distance. Couplé au phénomène de l'ombre, la réverbération peut donner différents artéfacts dans les structures proches du capteur comme l'aorte descendante: image en miroir (aorte en "double-canon"), queue de comète, etc (Figure 25.44). Pour construire ces fausses images, la cible doit être très échogène mais suffisamment perméable aux ultrasons pour ne pas créer de cône d'ombre.
- Faisceau latéral aberrant (side-lobe). Les transducteurs à décalage de phase émettent des faisceaux accessoires de très faible intensité en périphérie du faisceau principal, appelés side-lobes. Ils ne donnent normalement aucune image, mais s’ils rencontrent un objet très échogène comme des calcifications, ils sont susceptibles de créer une image en trace semi-circulaire centrée sur le capteur lors du balayage (Figures 25.45).
- Réfraction. Lorsque le faisceau d'ultrason aborde avec un certain angle la surface séparant deux milieux d'impédance acoustique et de vitesse de propagation différentes, il survient un phénomène de réfraction, qui dévie les US de leur axe principal. L’écho en retour va subir la même modification de sa course, si bien que des objets situés à l’extérieur du faisceau de lecture peuvent apparaître à l’intérieur du champ. Ceci concerne essentiellement des cibles très échogènes ou du matériel prothétique (voir Figure 25.3).
- Artéfact de collage (stitching artifact). Ce phénomène survient dans la reconstruction 3D en full-volume faite à partir de plusieurs cycles cardiaques synchromisés par l'ECG. La survenue d'arythmie ou de mouvement respiratoire pendant l'enregistrement occasionne un décalage dans la mise ensemble des différentes tranches de volume cardiaque. Note: le volume à analyser est découpé en 4-8 tranches, chacune d'entre elles étant enregistrée pendant un cycle cardiaque différent; la reconstruction consiste à resynchroniser le tout sur un seul cycle.
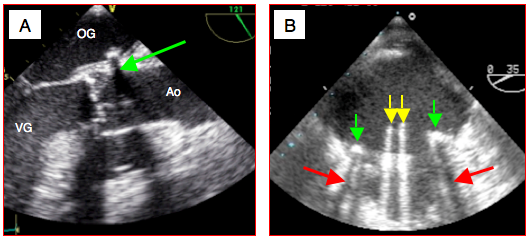
Figure 25.42 : Ombres. A: calcification de la racine de l'aorte (flèche verte) en vue long-axe 120°; elle crée un cône d'ombre distal qui apparaît comme un fuseau noir. B: artéfacts liés à une prothèse mitrale St.Jude; l'anneau métallique (flèches vertes) crée un cône d'ombre (flèches rouges); les ailettes en pyrolocarbone (flèches jaunes), qui sont en position ouverte (diastole), semblent se prolonger sur tout l'écran alors qu'elles mesurent moins de 1.5 cm.
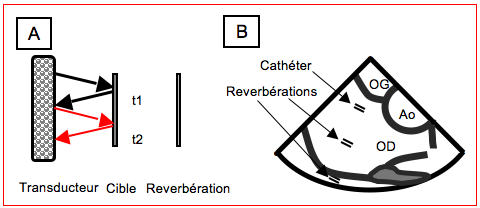
Figure 25.43 : Réverbération. A : une cible proche du transducteur renvoie un écho très puissant qui est lui-même réfléchi par le transducteur et donne lieu à un deuxième aller-retour (en rouge) qui est interprété comme une deuxième cible à une distance double de la première. B : exemple avec un cathéter dans l’OD, dont l’image est répétée deux fois ; chaque reverbération est à une distance de l’image principale égale à la distance entre celle-ci et le transducteur.
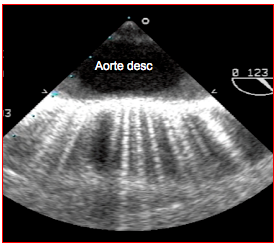
Figure 25.44 : Calcification de la paroi aortique en vue long-axe de l'aorte descendante; outre l'ombre créée par la calcification pariétale très échogène, la réverbération induit une image en miroir de l'aorte et des séries d'oscillations alignées dans l'axe des faisceaux d'ultrason appelées "queues de comète".
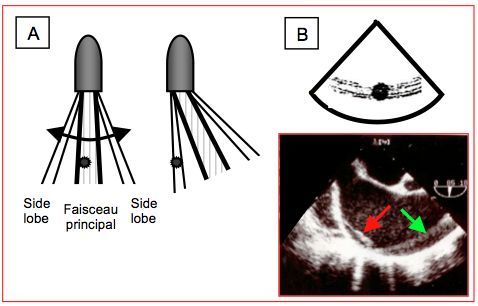
Figure 25.45 : Faisceau latéral aberrant (side lobe). A : le transducteur à décalage de phase émet de faibles rayons accessoires (side-lobes) qui peuvent donner une image d’une cible très échogène lors du balayage, ce qui se traduit par une image arciforme centrée sur le transducteur. B: exemple dans l'aorte ascendante (vue long-axe 90° de l'aorte ascendante); la flèche verte pointe la réverbération arciforme centrée sur le capteur, à ne pas confondre avec la dissection aortique (flèche rouge) de géométrie irrégulière. Alors que la dissection est souple et oscille au cours du cycle cardiaque, le side-lobe reste rigide et traverse les structures indépendamment de l'anatomie; son seul mouvement est celui de la structure échogène qui l'a engendré.
Vidéo: présence d'un "side-lobe" dans une vue long-axe de la racine aortique (cas d'ectasie aortique avec végétations endocarditiques sur les cuspides de la valve). L'artéfact se présente comme un arc de cercle centré sur le transducteur oesophagien; il est indépendant des mouvements de la structure et traverse les limites anatomiques. Il est causé par l'hyperéchogénicité de la paroi aortique antérieure et par la présence d'un cathéter pulmonaire dans la chambre de chasse du VD.
D’une manière générale, ces artéfacts sont identifiables parce qu’ils ne respectent pas les limites anatomiques des cavités, donnent l’impression de traverser les parois, n'influencent pas le flux sanguin au Doppler couleur, et ne se meuvent pas en phase avec les structures au sein desquelles ils apparaissent. Ils se modifient ou disparaissent lorsqu’on change la profondeur, la zone focale, le gain ou le plan de coupe. L'imagerie en deuxième harmonique est une manière de les réduire.
| Artéfacts physiques |
| Ombre: blocage de la transmission des ultrasons par des structures très échogènes Reverbération : image doublée d’un objet très échogène à une profondeur double de celle de cet objet Faisceau latéral (side lobes) : trace semi-circulaire générée par un objet très échogène périphérique Réfraction : déviation des US qui fait apparaître dans le champ un objet situé à l’extérieur de lui Cavitation : diminution locale de la solubilité des gaz dans les phases de décompression de l’onde ultra-sonore et dans les zones de température plus élevée |
© CHASSOT PG, BETTEX D. Mars 2011, Avril 2019; dernière mise à jour, Mars 2020
Références
- CHASSOT PG, TOUSIGNANT C. Basic principles of Doppler ultrasounds. In: DENAULT AY, et al, eds. Transesophageal echocardiography multimedia manual. New York: Taylor & Francis, 2010
- LE HT, HANGIANDREOU N, TIMMERMAN R, et al. Imaging artifacts in echocardiography. Anesth Analg 2016; 122:633-46
- LOSI MA, BETOCCHI S, BRIGUORI C, et al. Determinants of aortic artifacts during transesophageal echocardiography of the ascending aorta. Am Heart J 1999; 137:967-72
- PABICH WL, GRICHNIK K. Anatomic variants and ultrasound artifacts. In: MATHEW JP, SWAMINATHAN M, AYOUB CM. Clinical manual and review of transesophageal echocardiography, 2nd edition. New York: McGraw-Hill 2010, 36-62
- PAMNANI A, SKUBAS NJ. Imaging artifacts during transesophageal echocardiography. Anesth Analg 2014; 118:516-20
