L'appareil cardiovasculaire n’est pas le seul à être affecté par l’âge. Tous les systèmes sont touchés. De nombreuses autres dysfonctions s’accumulent avec la vieillesse, qui ont toutes une incidence sur le déroulement de l’anesthésie.
Système nerveux central
Les altérations du système nerveux autonome sont responsables de la baisse de la fréquence cardiaque moyenne, de la faible réponse des barorécepteurs aux modifications de la pression artérielle ou du retour veineux central, de la désensibilisation des récepteurs β, et de l’augmentation de réponse des récepteurs α (augmentation des RAS). Ces altérations ont autant de poids que les modifications structurelles des chambres cardiaques et des artères [6].
Plusieurs manifestations traduisent la dégradation du système nerveux central : baisse de l’acuité visuelle et auditive, diminution de la mémoire immédiate et de l’attention, perte de la sensation de soif, défaut de déglutition et fausses-routes (presbyphagie), chutes fréquentes. La thermorégulation devenant défectueuse, les personnes âgées se refroidissent très vite dans un milieu hostile. Mais les deux phénomènes qui ont le plus de poids dans la période périopératoire sont la dysfonction cognitive et le delirium [1,8,19,21].
- Dysfonction cognitive : altérations de la mémoire immédiate, inattentions, désorientations, hypoactivité. Incidence : 25% à 1 semaine, 10% à 3 mois ; peut survenir jusqu’à 41% des cas > 75 ans. Facteurs de risque : piètre status, âge > 70 ans, invasivité de la chirurgie [15]. Il est souvent difficile de dissocier ce qui relève du stress opératoire de ce qui est lié à la dégradation neuro-psychique progressive de la sénescence, car les malades tendent à attribuer à l’anesthésie ce qui n’est que la perte de vigilance ou de mémoire propre à la vieillesse. Or la prévalence de la dysfonction cognitive à > 75 ans est de 14-18% en dehors du contexte chirurgical [16].
- Delirium : altération de l’état de conscience et désorganisation de la pensée. Incidence 5-20% en chirurgie générale, jusqu’à 65% en chirurgie cardiaque. Survient en général au 2ème-3ème jour postopératoire, après un intervalle lucide. Facteurs de risque préopératoires : psychose, désorientation, alcool, diazépines, polypharmacie ; facteurs peropératoires : benzodiazépines, opiacés, douleur, hypothermie, hyperglycémie. La mortalité postopératoire est augmentée dans les cas sévères.
Le type d’anesthésie et le choix des médicaments n’influencent pas la prévalence de ces deux complications neuro-psychiques, à l’exception du midazolam qui tend à augmenter le risque de délire postopératoire. Il n’y a notamment aucune différence entre l’anesthésie générale et la loco-régionale rachidienne [1,19]. L’anesthésie n’est de loin pas seule en cause dans ces dérèglements. Il est certain que le stress chirurgical, le syndrome inflammatoire systémique, les comorbidités et l’apoptose neuronale continue jouent un rôle capital. Des travaux récents mettent sur une nouvelle piste : l’anesthésie pourrait favoriser l’accumulation de protéine tau et de béta-amyloïde, substances pathognomoniques de la maladie d’Alzheimer [9]. La dysfonction cognitive et le délire postopératoires pourraient être des formes prodromales de cette maladie [18].
Système respiratoire
La vieillesse induit des modifications structurelles au niveau des poumons et de la cage thoracique, et altère significativement les échanges gazeux [6,7,12,20].
- Compliance de la cage thoracique et élasticité pulmonaire diminuées ;
- Volume résiduel et capacité résiduelle fonctionnelle augmentés respectivement de 5% et 3% par décade ;
- Diminution de la surface alvéolaire (de 20% à 70 ans) ;
- Diminution de la capacité vitale (25 mL/an dès 30 ans) ;
- Volume de fermeture supérieur à la capacité résiduelle fonctionnelle > 70 ans, ce qui provoque un certain degré de shunt déjà en position verticale ; en anesthésie, les manœuvres de recrutement (30 cm H2O pendant 20 secondes) sont particulièrement nécessaires ;
- FEV1 diminué de 8% par décade ;
- Flux respiratoire bronchiolaire de type obstructif, augmentation des résistances dans les voies aériennes ;
- Baisse de la PaO2 au repos (85-90 mmHg à 75 ans, ou PaO2 = 103 – 1/3 âge) liée à la diminution de la surface alvéolaire, à l’effet shunt et à la fermeture des bronchioles ;
- Diminution de la réponse ventilatoire à l’hypoxie et à l’hypercarbie ;
- Incidence élevée de syndrome d’apnée du sommeil (40% à 80 ans) ;
- Réflexes pharyngo-laryngés déficients.
Le travail respiratoire est donc augmenté chez le patient âgé, pour une performance ventilatoire diminuée. On peut dire que la capacité ventilatoire à l’effort est abaissée de moitié > 70 ans.
Foie et reins
La masse hépatique est diminuée de 30% au-delà de 75 ans. Le flux sanguin hépatique baisse de 1%/an dès 40 ans ; il est donc réduit de 30% dès 70 ans [6,13]. La clairance des médicaments à métabolisme hépatique est donc substantiellement abaissée ; c’est le cas des opiacés.
Un individu normal de 75 ans a perdu 30% de ses néphrons et 40% de sa filtration glomérulaire comparativement à sa situation à 40 ans. L’excrétion rénale des substances et des métabolites diminue de 1%/an dès 40 ans. La capacité du parenchyme rénal à conserver l’eau et le sodium est restreinte. La créatinine reste normale chez la personne âgée parce que sa production a diminué par fonte de la masse musculaire [20]. Comme elles sont fréquemment sous diurétiques et ressentent peu la soif, les personnes âgées souffrent souvent d’hyponatrémie et d’hypovolémie.
Hématologie
Avec l’âge s’installent une hypoprotéinémie et une hypoalbuminémie. De ce fait, la liaison des substances est diminuée et leur fraction libre augmentée. Pour le même dosage d’un médicament très lié aux protéines comme le propofol, la concentration active de la substance est plus élevée, donc l’effet clinique plus profond. Les réponses immnunitaires sont abaissées (immunosénescence), mais l’activité coagulatoire est peu altérée (diminution d’environ 20%) [3].
Comme l’activité hématopoïétique se réduit avec les années, l’anémie (Hb < 100 g/L) touche environ 35% de la population au-delà de 65 ans. Or l’anémie est un facteur majeur de risque opératoire, quelle que soit la chirurgie. En chirurgie générale, la présence d’une anémie modérée ou d’une anémie sévère avant l’intervention multiplie la mortalité hospitalière par un facteur de 2 (OR 1.99) et de presque 3 (OR 2.82), respectivement [2]. En chirurgie cardiaque, le risque de mortalité postopératoire est multiplié par 4 et par 10 lorsque le taux d'Hb préopératoire est respectivement de 90 et de 70 g/L chez des malades en insuffisance cardiaque [5]. D’autre part, les patients de > 65 ans ont tendance à être surtransfusés de 60% par rapport à ceux de < 65 ans (OR 1.62) ; plus ils sont vieux, plus cette différence s’accroît, et plus ils cumulent les risques liés à la transfusion [4]. L’anémie préopératoire est donc doublement pénalisante : elle augmente la morbi-mortalité proportionnellement à son importance, et elle augmente les risques d’être transfusé, avec toutes les complications que cela comporte. Il est donc totalement illogique que des patients âgés se présentent en salle d'opération pour une intervention élective avec une Hb inférieure à la norme, alors que la correction de leur anémie en préopératoire aurait amélioré leur pronostic et prévenu l'administration de sang.
Pharmacocinétique et pharmacodynamique
Le modèle pharmacocinétique le plus simple est un modèle à deux compartiments, qui est utilisable pour la majeure partie des médicaments d'anesthésie. Après une injection intraveineuse, l'équilibre de la substance entre le compartiment central (1) et le compartiment périphérique (2) commence immédiatement; sa rapidité est fonction des constantes de diffusion K 1→2 et K 2→1. La substance est éliminée depuis le compartiment central (Ke) [13,17,22]. Le volume de distribution (Vd) est un volume virtuel sans corrélation avec les volumes anatomiques de l'organisme; il représente le volume apparent nécessaire pour expliquer la concentration plasmatique d'une substance. Un produit très liposoluble aura une faible concentration plasmatique et un très grand volume de distribution; ce grand Vd est le reflet d'une importante absorption tissulaire, qui laisse peu de produit en circulation à disposition des mécanismes d'élimination. Un produit maintenu dans le liquide extracellulaire par une forte liaison protéique ou une ionisation importante aura un faible Vd (Figure 21.10).
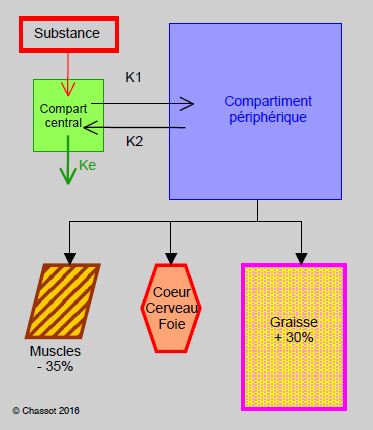
Figure 21.10: Eléments de pharmacocinétique appliqués à l’âge avancé. Modèle à deux compartiments, où K12 et K21 sont les constantes de diffusion entre le compartiment central (essentiellement plasma et liquide extra-cellulaire) et le compartiment périphérique, et Ke la constante d'élimination (clairance). L’injection, la résorbtion et l’élimination des agents a lieu depuis ce compartiment central. Le compartiment périphérique comprend ici 3 composantes: le compartiment richement vascularisé (coeur, foie, poumons, reins), les muscles (-35% chez le vieillard) et la graisse (+ 20-45% à cause de la perte en masse cellulaire active).
Les modifications de la fonction et de la composition des structures corporelles liées à l’âge altèrent la cinétique et les effets des médicaments et obligent à ajuster leurs dosages [13,17,22].
- Diminution de 35% de la masse musculaire :
- Diminution du volume de distribution des substances lipophiles ;
- Effet des curares accentué, retard de décurarisation.
- Diminution de 15% de l’eau totale (plasma et liquide extracellulaire) :
- Diminution du volume de distribution des substances hydrophiles et ionisées ;
- Effets accentués de celles-ci (curares, catécholamines).
- Hypoprotéinémie et hypoalbuminémie (-20%) :
- Augmentation de la fraction libre des substances transportées par les protéines (propofol) ;
- Accentuation de l’effet clinique (dépendant de la fraction libre).
- Augmentation de la part graisseuse de 20-45% :
- Accumulation des substances lipophiles (diazépines, thiopental, etomidate, etc) ;
- Retard d’élimination à cause de leur stockage dans la masse graisseuse.
- Diminution de 35% du métabolisme hépatique :
- Retard d’élimination des substances à haute extraction hépatique (fentanils, morphine).
- Diminution de 35% de l’excrétion rénale :
- Retard d’élimination des métabolites et des substances excrétées par les reins.
- Sensibilité exacerbée du système nerveux central à l’effet des psychotropes :
- Diminution de la MAC des halogénés ;
- Augmentation de l’effet des diazépines.
- Sensibilité augmentée du système cardiovasculaire aux effets cardio-dépresseurs :
- Effets hémodynamiques exagérés des agents d’anesthésie.
Par rapport au jeune adulte, le résultat global est une augmentation de la concentration des agents pour la même dose injectée, une accentuation des effets cliniques et une prolongation de la durée d’action des médicaments (voir Anesthésie). Le pic d’action du propofol, par exemple, survient après 10.2 minutes chez la personne âgée au lieu de 5.68 chez le jeune adulte [11]. Ces données doivent être prises en compte à l’induction de l’anesthésie :
- Réduction de moitié de la dose des agents d’induction ;
- Doublement de la durée d’induction ;
- Titration progressive.
Impact clinique
Physiologiquement, l’âge se définit comme une incapacité progressive à assumer des conditions inhabituelles [14]. Alors qu’elle présente des performances normales au repos, la personne âgée a perdu sa réserve fonctionnelle pour assurer un effort soutenu et répondre à un stress externe. Avec une perte fonctionnelle de 1%/an dès 35 ans pour la plupart de ses organes, elle n’a plus de réserve si la demande augmente ; aucune compensation n’est possible au-delà des conditions de base (Figure 21.11) [6,10].
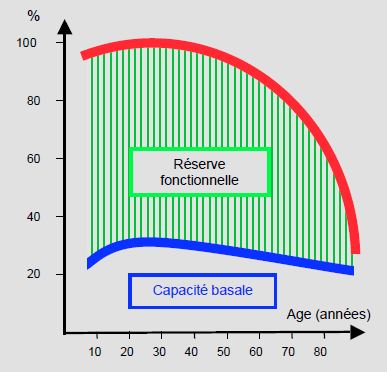
Figure 21.11 : Evolution de la réserve fonctionnelle en rapport avec l'âge. La capacité basale est peu altérée, mais la capacité fonctionnelle maximale est dramatiquement réduite; les patients ont perdu toute faculté d'adaptation aux variations des conditions de charge ou à l'effet cardiodépresseur des substances [d'après référence 6].
Cette perte d’adaptabilité a trois conséquences cliniques.
- L’état clinique au repos ne prédit pas le comportement sous stress ; un patient bien équilibré dans le quotidien décompensera rapidement à la moindre complication ;
- Aucune compensation majeure n'est possible au-delà des conditions de base;
- Une chirurgie majeure est parfaitement possible pour autant que l’homéostase soit rigoureusement maintenue et qu’aucune complication ne survienne.
La chirurgie du vieillard demande donc de l'anesthésiste une attitude proactive et un fort investissement. Il doit veiller à ne laisser s'installer aucune déviation prolongée, comme l'hypotension, l'hypertension, la tachycardie, l'acidose, l'hyperglycémie, l'hypoxémie ou l'anémie. Toute modification doit être corrigée dès qu'elle apparaît, car ce qui est tolérable chez le jeune ne l'est plus chez le vieux. Le patient âgé n'ayant plus la réserve fonctionnelle nécessaire pour compenser des déviations majeures, l'anesthésiste doit se substituer à lui pour corriger aussi rapidement que possible toute altération significative qui éloigne le malade de son équilibre de base.
| Modifications dues à la vieillesse |
|
Les organes principaux (poumons, reins foie) perdent environ 1% de leur capacité fonctionnelle par an au-delà de 40 ans. A partir de 70 ans, l'individu a donc perdu le tiers de sa capacité fonctionnelle. Ceci permet une existence normale au repos, mais abolit la réserve fonctionnelle en cas d’effort ou de stress. En conséquence, une chirurgie majeure n’est possible que pour autant que l’homéostase soit rigoureusement maintenue et qu’aucune complication ne survienne.
Les altérations pharmacocinétiques rendent les personnes âgées extrêmement sensibles aux agents d’anesthésie. En conséquence, leur dosage doit être réduit en moyenne de moitié et leur durée d’administration doublée. L’anémie touche plus du tiers des personnes âgées et doit être corrigée avant toue intervention élective.
|
© CHASSOT PG, Septembre 2007, dernière mise à jour, Décembre 2018
Références
- AURINI L, WHIT PF. Anesthesia for the elderly outpatient. Curr Opin Anesthesiol 2014 ; 27 :563-75
- BARON DM, HOCHRIESER H, POSCH M, et al. Preoperative anaemia is associated with poor clinical outcome in non-cardiac surgery patients. Br J Anaesth 2014; 113:416-23
- BOLDT J, HAISCH G, KUMLE B, et al. Does coagulation differ between alderly and younger patients undergoing cardiac surgery? Intensive Care Med 2002; 28:466-71
- BROWN CH, SAVAGE WJ, MASEAR CG, et al. Odds of transfusion for older adults compared to younger adults undergoing surgery. Anesth Analg 2014 ; 118 :1168-78
- CARSON JL, DUFF A, POSES RM, et al. Effect of anaemia and cardiovascular disease on surgical mortality and morbidity. Lancet 1996; 348:1055-60
- COOK DJ, ROOKE GA. Priorities in perioperative geriatrics. Anesth Analg 2003; 96:1823-36
- CORCORAN TB, HILLYARD S. Cardiopulmonary aspects of anaesthesia for the elderly. Best Pract Res Clin Anaesthesiol 2011; 25:329-54
- EVERED LA, SCOTT DA, SILBERT BS, et al. Postoperative cognitive dysfunction is independent of type of surgery and anaesthetic. Anesth Analg 2011; 112:1179-85
- FODALE V, SANTAMARIA LB, SCHIFILLITI D, et al. Anesthetics and postoperative cognitive dyfunction: a pathological mechanism mimicking Alzheimer’s disease. Anaesthesia 2010; 65:388-95
- GRIFFITHS R, BEECH F, BROWN A, et al. Peri-operative care of the elderly 2014. Guidelines of the Association of Anaesthetists of Great Britain and Ireland. Anaesthesia 2014; 69 (Suppl 1): 81-98
- KAZAMA T, IKEDA K, MORITA K. Reduction by fentanyl of the Cp50 values of propofol and hemodynamic responses to various noxious stimuli. Anesthesiology 1997; 87:213-27
- KOZIAN A, KRETZSCHMAR MA, SCHILLING T. Thoracic anesthesia in the elderly. Curr Opin Anesthesiol 2015; 28:2-9
- KRUIJT-SPANJER MR, BAKKER NA, ABSALOM AR. Pharmacology in the elderly and newer anaesthesia drugs. Best Pract Res Clin Anaesthesiol 2011; 25: 355-65
- LEVINE WC, MEHTA V, LANDESBERG G. Anesthesia for the elderly: selcted topics. Curr Opin Anesthesiol 2006; 19:320-4
- MONK TG, WELDON BC, GARVAN CV, et al. Predictors of cognitive dysfunction after major noncardiac surgery. Anesthesiology 2008; 108:18-30
- PETERSEN RC, ROBERTS RO, KNOPMAN DS; et al. Mild cognitive impairment: ten years later. Arch Neurol 2009; 66:1447-55
- RIVERA R, ANTOGNINI JF. Perioperative drug therapy in elderly patients. Anesthesiology 2009; 110:1176-81
- SACZYNSKI JS, MARCANTONIO ER, QUACH L, et al. Cognitive trajectories after postoperative delirium. N Engl J Med 2012; 367:30-9
- SILBERT B, EVERED L, SCOTT DA. Cognitive decline in the elderly: is anaesthesia implicated ? Best Pract Res Clin Anaesthesiol 2011; 25:379-93
- SILVAY G, CASTILLO JG, CHIKWE J, et al. Cardiac anesthesia and surgery in geriatric patients. Sem Cardiothor Vasc Anesth 2008; 12:1828
- STROM C, RASMUSSEN LS, SIEBER FE. Should general anaesthesia be avoided in the elderly ? Anaesthesia 2014; 69 (Suppl 1): 35-44
- TURNHEIM K. When drug therapy gets old: pharmacokinetics and pharmacodynamics in the elderly. Experiment Gerontol 2003; 38:843-53
