L’échocardiographie Doppler permet d’évaluer de manière non-invasive la pression de l’OG avec une corrélation satisfaisante par rapport à une mesure invasive (PAPO). Toutefois, cette corrélation n’est établie que pour des pressions de remplissage élevées, typiques de la dysfonction diastolique ; cette technique n’est donc pas applicable en hypovolémie. De plus, la POG n’est identique à la PtdVG qu’en télédiastole. Plusieurs méthodes ont été décrites pour évaluer la pression auriculaire gauche. La plus utilisée et la mieux corrélée avec la POG est le rapport E/E' (Figure 25.205) [10,22,23].
- Dilatation de l’OG et bombement permanent du septum interauriculaire dans l’OD.
- Le rapport entre la vélocité du flux mitral E et celle de l’anneau mitral E’ (E/E' ou E/e') permet de différencier l’effet respectif de la précharge et du défaut de relaxation. Lorsqu’il est bas (E/E’ < 8), la relaxation et le remplissage sont normaux, et la PAPO est basse [30]; s’il est > 15, la PAPO est > 18 mmHg (r = 0.82) [3,21,28]. Ce rapport est actuellement considéré comme l'approximation la plus pratique de la POG lorsque celle-ci est élevée [15,18,22,28]. L’âge et l’hypovolémie peuvent augmenter ce rapport de manière disproportionnée à la POG. Lorsque la POG est élevée, le pic de flux E survient avant celui de l’anneau mitral E’, ce qui est l’inverse de la situation normale. Conceptuellement, toutefois, cet indice est une mesure protodiastolique, alors que la POG recherchée correspond à la pression télédiastolique du VG.
- Un rapport E/A > 2 et un tDE < 120 ms prédisent une PAPO ≥ 20 mmHg [20].
- Un temps de décélération du flux E < 140 ms parle pour une POG élevée [14].
- La valeur de la composante systolique S du flux veineux pulmonaire est inversement proportionnelle à la POG, puisque celle-ci est sa pression d’aval. Normalement, l’intégrale des vélocités du flux S (ITVS) représente plus de 50% du flux total. Lorsque le rapport ITVS/(ITVD + ITVS) est < 40%, la PAPO est > 18 mmHg (r = 0.88) [12,25].
- La pente de décélération de la composante diastolique D du flux veineux pulmonaire est fonction inverse de la compliance passive du VG, puisqu’elle survient pendant le diastasis. Si le temps de décélération est < 150 ms, la PAPO est > 18 mmHg (sensibilité 96%) [11].
- La différence entre la durée du flux A rétrograde dans les veines pulmonaires et celle du flux A antérograde à travers la valve mitrale est fonction du degré de distensibilité du VG ; plus ce dernier est rigide, plus le flux rétrograde A est important (Vmax > 0.35 m/s) et sa durée prolongée (voir Figure 25.201). Lorsque cette dernière est supérieure de > 40 ms à celle du flux A mitral, la PtdVG est > 20 mmHg (sensibilité 87%) [24,25]. Cet indice est peu dépendant de la précharge; de plus, il est indépendant de l’âge.
- Le rapport entre la vélocité E et la vélocité de propagation du flux mitral (E/Vp) dépend de la POG ; lorsqu’il est > 2, la PAPO est > 18 mmHg (r = 0.8) [6,7]; cette dernière est < 18 mmHg lorsqu'il est < 1.7 [30].
- La déformation longitudinale (S, strain) et la vélocité de cette déformation (SR, strain rate) pendant la relaxation protodiastolique sont des indices mesurés avec la technique de speckle-tracking au moment du pic de remplissage (vélocité maximale du flux E). Le rapport entre la Vmax du flux E et la déformation diastolique (E/Ds) ou la vitesse de déformation diastolique (E/Dsr) est bien corrélé à la PAPO (r = 086 et r = 0.88, respectivement); la PAPO est > 15 mmHg lorsque E/Ds est > 11 et E/10Dsr est > 12 (Dsr est multiplié par 10 pour obtenir un chiffre entier) [13]. Dans une autre étude, la Dsr (normal: 0.4-0.6 s-1) et le rapport E/Dsr sont bien mieux corrélés à la PAPO que le rapport E/E': r = 0.94 vs r = 0.47 [5]. Non seulement ces deux indices tissulaires sont supérieurs au rapport E/E' mesuré au Doppler tissulaire pour évaluer la POG, mais ils restent proportionnels à celle-ci dans la "zone grise" du rapport E/E' située entre 8 et 13 [13].
- La présence d'une insuffisance tricuspidienne (IT) de Vmax > 2.8 m/s correspond à une PsystVD d'environ 40 mmHg; dans le contexte clinique d'une insuffisance diastolique du VG, cette valeur est liée à l'hypertension veineuse pulmonaire secondaire à l'élévation de la POG [19]. Bien qu'elle signe une élévation de la POG, l'IT est tributaire des résistances artérielles pulmonaires, et ne traduit la stase gauche que si le gradient transpulmonaire est normal [17].
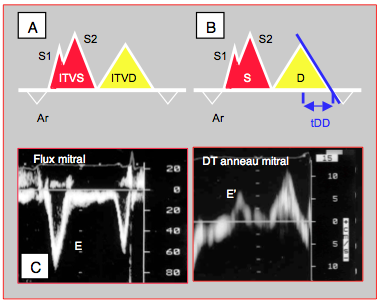
Figure 25.205 : Méthodes d’évaluation non-invasive d’une élévation de la POG. A : rapport de l’intégrale des vélocités du flux veineux pulmonaire systolique (ITVS) et diastolique (ITVD). B : pente de décélération du flux veineux pulmonaire diastolique (tDD). Comme le flux S1 est lié à la relaxation auriculaire, c’est la composante S2 qui doit être mesurée comme Vmax du flux systolique. C : rapport entre la vélocité du flux mitral E au Doppler conventionnel et celle du déplacement de l’anneau mitral E’ au Doppler tissulaire.
Lorsqu’un patient présente une insuffisance mitrale avec un tracé spectral complet, il est possible de mesurer la vitesse avec laquelle la pression baisse dans le VG de manière analogue à la mesure de la vitesse de l’augmentation de pression pendant la contraction isovolumétrique (voir Figure 25.177). En effet, l’IM se termine à la fin de la phase de relaxation isovolumétrique. Le temps nécessaire à passer de 3 m/s à 1 m/s représente un ΔP de – 32 mmHg. On peut ainsi calculer le – dP/dt [4].
Ces méthodes d'évaluation non-invasive de la POG sont très séduisantes, mais elles présentent d'importantes limitations. Tout d'abord, elles ont été conçues pour identifier les situations où la pression de l'OG est élevée à cause de la stase, ce qu'elles discriminent de manière satisfaisante; mais elles n'ont aucune valeur comme marqueurs de l'hypovolémie ou de la normovolémie. D'autre part, toutes ne fonctionnent pas chez tous les malades; l'une est mieux applicable que l'autre selon les cas. Leur mesure est souvent délicate et manque parfois de précision; les données insatisfaisantes doivent être écartées. De plus, leur corrélation à la POG n'est pas linéaire; elles déterminent plutôt si la pression de remplissage gauche est probablement normale ou probablement élevée [17]. Enfin, elles font partie d'un faisceau de données différentes dont seule la cohérence permet de poser un diagnostic de dysfonction diastolique: état clinique, présence de cardiomyopathie, absence de valvulopathie, autres signes de stase (distension jugulaire, non-collapsibilité de la VCI et de la VCS, etc). Aucun indice ne doit être considéré de manière isolée, car aucun n'est suffisamment sensible ni suffisamment spécifique pour étayer le diagnostic de dysfonction diastolique à lui seul. On ne peut parler de dysfonction diastolique que si plus de la moitié des mesures effectuées est au-delà de leur limite normale [19].
Le rapport E/E' ne présente pas une grande fiabilité, et sa relation avec la PAPO reste modeste en-dehors des situations sévères [26]. Le problème est encore accentué sous anesthésie et sous ventilation en pression positive (VPP), où le lien est encore moins consistant [1]. La corrélation devient faible après l'induction de l'anesthésie et la mise en route du ventilateur, même chez les patients chez qui elle était bonne en préopératoire. Seul le bombement constant du septum interauriculaire dans l'OD est un signe sensible (81%) et spécifique (98%) pour une PAPO > 17 mmHg (surface sous la courbe ROC 0.89) en peropératore [8]. Une PEEP de 12 cm H2O diminue la Vmax E' et A' de l'anneau mitral de 20% et la Vmax E du flux mitral de 17%; la décélération du flux E est raccourcie de 8-10%; par contre, les rapports E/A, E/E' et E'/A' ne sont pas modifiés [9]. En effet, la ventilation en pression positive provoque un déplacement liquidien de l'intérieur vers l'extérieur de la cage thoracique par frein au retour veineux, alors qu'elle augmente les pressions de remplissage (PVC et PAPO) à l'intérieur des chambres cardiaques par compression externe [31]. Cette combinaison d'hypovolémie et de surpression centrale perturbe les indices diastoliques dans la mesure où ils sont dépendants de la précharge et dans la mesure où la POG est normale ou modestement augmentée; elle les affecte moins lorsque la POG devient très élevée dans le stade de la restriction. D'autre part, une intervention en CEC altère la relaxation et surtout la compliance du VG pendant 12-24 heures postopératoires; pratiquement tous les indices de fonction diastoliques sont altérés [16,27,29]. Les patients qui péjorent le plus leur fonction diastolique ont un risque agravé de fibrillation auriculaire et de complications cardiaques après l'intervention [2].
| Mesure non-invasive de la pression auriculaire gauche |
| Plusieurs méthodes échocardiographiques permettent une évaluation de la POG, qui tend à être élevée dans les conditions suivantes: - OG dilatée et bombement permanent du septum dans l’OD - Rapport Vmax flux mitral / anneau mitral: E/E' ≥ 14 - Rapport ITVS/ITVD en veine pulmonaire < 0.4 - Pente de décélération du flux D en veine pulmonaire < 150 ms - Durée du flux rétrograde Ar supérieure de > 40 ms à celle du flux A antérograde - Rapport Vmax E / propagation du flux mitral E/Vp > 2 Ces méthodes ont d'importantes limitations: - Validité seulement pour évaluer une POG élevée - Performance variable selon les cas - Mesures délicates et parfois imprécises - Relation probabiliste avec la POG - Faible signification en terme de valeur isolée, mais utilité au sein d'un faisceau de données - Modification par la ventilation en pression positive |
© CHASSOT PG, BETTEX D. Mars 2011, Avril 2019; dernière mise à jour, Mars 2020
Références
- ALI MM, ROYSE AG, CONNELLY K, ROYSE CF. The accuracy of transoesophageal echocardiography in estimating pulmonary capillary wedge pressure in anaesthetised patients. Anaesthesia 2012; 67:122-31
- ASHES CM, YU M, MEINERI M, et al. Diastolic dysfunction, cardiopulmonary bypass, and atrial fibrillation after coronary artery bypass graft surgery. Br J Anaesth 2014; 113:815-21
- ARQUES S, ROUX E, LUCCIONI R. Current clinical applications of spectral tissue Doppler echocardiography (E/E’ ratio) as a noninvasive surrogate of left ventricular diastolic pressures in the diagnosis of heart failure with preserved left ventricular systolic function. Cardiovasc Ultrasound 2007; 5:16
- CHEN C, RODRIGUEZ L, LETHOR JP, et al. Continuous wave Doppler echocardiography for noninvasive assessment of left ventricular dP/dt and relaxation time constant from mitral regurgitation spectra in patients. J Am Coll Cardiol 1994; 23:970
- EBRAHIMI F, KOHANCHI D, GHAREDAGHI MH, PETROSSIAN V. Intraoperative assessment of left-ventricular diastolic function by two-dimensional speckle-tracking echocardiography: relationship between pulmonary capillary wedge pressure and peak longitudinal strain rate during isovolumetric relaxation in patients undergoing coronary artery bypass graft surgery. J Cardiothorac Vasc Anesth 2019; 33:1014-21
- FIRSTENBERG MS, LEVINE BD, GARCIA MJ, et al. Relationship of echocardiographic indices to pulmonary capillary wedge pressure in healthy volunteers. J Am Coll Cardiol 2000; 36:1664-9
- GARCIA MJ, ARES MA, ASHER C, et al. An index of early left ventricular filling that combined with pulsed Doppler peak E velocity may estimate capillary wedge pressure. J Am Coll Cardiol 1997; 29:448-54
- HAJI D, ALI MM, ROYSE A, et al. Interatrial septum motion but not Doppler assessment predicts elevated pulmonary capillary wedge pressure in patients undergoing cardiac surgery. Anesthesiology 2014; 121:719-29
- JUHL-OLSEN P. HERMANSEN JF, FREDERIKSEN CA, et al. Positive end-expiratory pressure influences echocardiographic measures of diastolic function. Anesthesiology 2013; 119:1078-86
- KHOURI SJ, MALY GT, SUH DD, WALSH TE. A practical approach to the echocardiographic evaluation of diastolic function. J Am Soc Echocardiogr 2004;17:290-7
- KINNAIRD TD, THOMPSON CR, MUNT BI. The deceleration time of pulmonary venous diastolic flow is more accurate than the pulmonary artery occlusion pressure in predicting left atrial pressure. J Am Coll Cardiol 2001; 37:2025-30
- KUECHERER HF, MUHIUDEEN IA, KUSUMOTO FM, et al. Estimation of mean left atrial pressure from transesophageal pulsed Doppler echocardiography of pulmonary venous flow. Circulation 1990; 82:1127-39
- MAGOON R, MALIK V, CHOUDHURY A, et al. A comparison of the strain and tissue Doppler-based indices as echocardiographic correlates of the left ventricular filling pressures. J Cardiothorac Vasc Anesth 2018; 32: 1297-304
- MARAGIANNIS D, NAGUEH SF. Echocardiographic evaluation of left ventricular diastolic function: an update. Curr Cardiol Rep 2015; 17:561
- MAYTAL R, SKUBAS NJ, SHERNAN SK, MAHMOOD F. Perioperative assessment of diastolic dysfunction. Anesth Analg 2011; 113:449-72
- McILROY DR, LIN E, DURKIN C. Intraoperative transesophageal echocardiography: a critical appraisal of its current role in the assessment of diastolic dysfunction. J Cardiothorac Vasc Anesth 2015; 29:1033-43
- MITTER SS, SHAH SJ, THOMAS JD. A test in context. E/A and E/e' to assess diastolic dysfunction and LV filling pressure. J Am Coll Cardiol 2017; 69:1451-64
- NAGUEH SF, APPLETON CP, GILLEBERT TC, et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echocardiogr 2009; 10:165-93
- NAGUEH SF, SMISETH OA, APPLETON CP, et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography: an update from the American Society of Echocardiography and the European Association for Cardiovascular imaging. J Am Soc Echocardiogr 2016; 29:277-314
- NISHIMURA RA, APPLETON CP, REDFIELD MM, et al. Noninvasive Doppler echocardiographic evaluation of left ventricular filling pressures in patients with cardiomyopathies: simultaneous Doppler echocardiographic and cardiac catheterization study. J Am Coll Cardiol 1996; 28:1226-33
- OMMEN SR, NISHIMURA RA, APPLETON CP, et al. Clinical utility of Doppler echocardiography and tissue Doppler imaging in the estimation of left ventricular filling pressures: A comparative simultaneous Doppler-catheterization study. Circulation 2000; 102;1788-94
- PAULUS WJ, TSCHÖPE C, SANDERSON JE, et al. How to diagnose diastolic heart failure: a consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by the Heart Failure and Echocardiography Associations of the European Society of Cardiology. Eur Heart J 2007; 28:2539-50
- POZZOLI M, TRAVERSI E, ROELANDT RTC. Non-invasive estimation of left ventricular filling pressures by Doppler echocardiography. Eur J Echocardiogr 2002; 3:75-9
- ROSSI A, CICOIRA M, GOLIA G, et al. Mitral regurgitation and left ventricular diastolic dysfunction similarly affect mitral and pulmonary vein flow Doppler parameters. J Am Soc Echocardiogr 2001; 14:562-8
- ROSSVOLL O, HATLE LK. Pulmonary venous flow velocities recorded by transthoracic Doppler ultrasound: relation to left ventricular diastolic pressure. J Am Coll Cardiol 1993; 21:1687-96
- SANTOS M, RIVERO J, McCULLOUGH SD, et al. E/e' ratio in patients with unexplained dyspnea. Lack of accuracy in estimating left ventricular filling pressure. Circ Heart Fail 2015; 8:749-56
- SCHMIDLIN D, JENNI R, SCHMID ER. Transesophageal echocardiographic area and Doppler flow velocity measurements: comparison with hemodynamic changes in coronary artery bypass surgery. J Cardiothotac Vasc Anesth 1999; 13:143-9
- SKUBAS N. Intraoperative Doppler Tissue imaging is a valuable addition to cardiac anesthesiologist’s armamentarium: A core review. Anesth Analg 2009; 108:48-66
- TSANG MW, DAVIDOFF R, KORACH A, et al. Diastolic dysfunction after coronary artery bypass grafting – The effect of glucose-insulin-potassium infusion. J Card Surg 2007; 22:185-91
- VIGNON P, AITHSSAIN A, FRANÇOIS B, et al. Echocardiographic assessment of pulmonary artery occlusion pressure in ventilated patients: a transoesophageal study. Critical Care 2008; 12:R18
- VON SPIEGEL T, GIANNARIS S, SCHORN B, et al. Effects of induction of anaesthesia with sufentanil and positive-pressure ventilation on the intra- to extrathoracic voilume distribution. Eur J Anaesthesiol 2002; 19:428-35
